適応・変遷
2000年より大腸がんに対する腹腔鏡手術を開始しました⑨。当初の適応としては、原則としてstage0~1の比較的進行度の低い早期がんの患者さんを対象としてきましたが、近年、手術機器の進歩や手術手技の向上、また、2002年に進行がんにも保険適応になり当院でも適応を徐々に拡大してきました。
また、2019年度版大腸癌治療ガイドラインでは、術者の経験、技量に応じてstageⅡ~Ⅲの進行がんに対しても選択肢の一つとして推奨されています。現在、当医院でもstageⅡ~Ⅲの進行がんにも適応し、大腸がん手術の80%を腹腔鏡手術で行っています⑩。
当院でのこれまでの大腸がんに対する腹腔鏡手術は約1500例であり、日本内視鏡外科学会の技術認定医3名が手術に携わっています。
また、これまで何回か開腹手術を受け強度の癒着の可能性のある方、大腸がんが他臓器への浸潤が認められる方などは腹腔鏡手術が行えない場合もあります。
-
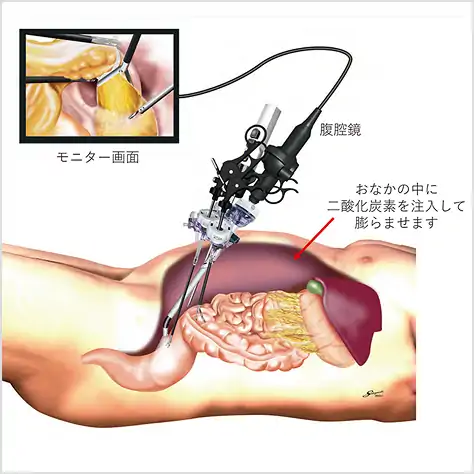
図⑨

図⑩
-
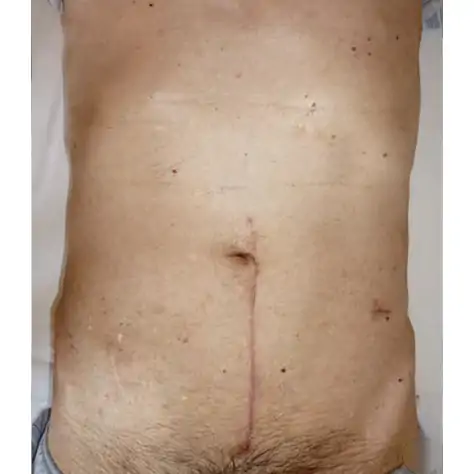
図⑪
開腹直腸切除術の傷跡です -
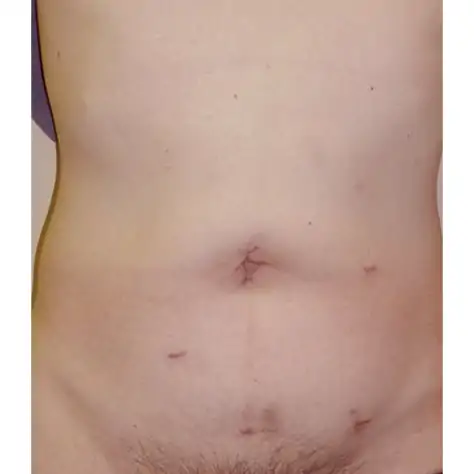
図⑫
腹腔鏡下直腸切除術の傷跡です
腹腔鏡手術は開腹手術と比べると小さな傷でおさまります。
実際に大腸がんの腹腔鏡手術でどんなことを行うの?
がんは周りに染み込んでいったり、周囲のリンパ節に転移したりすることがあるため、その部分だけを切除するのでは不十分です。癌の部位によって、切除するべき範囲・組織が大きく変わってしまうため、病気の診断によって、手術方法がかわります。例えば、腫瘍が上行結腸にある場合は、⑬のように、切除すべき範囲が決まります。直腸にあれば、⑭のように切除計画を立てます。これをすべて腹腔鏡で行います。切除した腸は、臍の傷を少し大きくして、そこから取り出します。切除した後は、便の通り道を確保するために、腸と腸をつなげてあげる必要があります。それを再建と言います。通常は切除した腸同士をつなぎます。再建は、臍の傷を少し大きくした部分から行ったり、お腹の中で行ったりします⑮⑯。
-
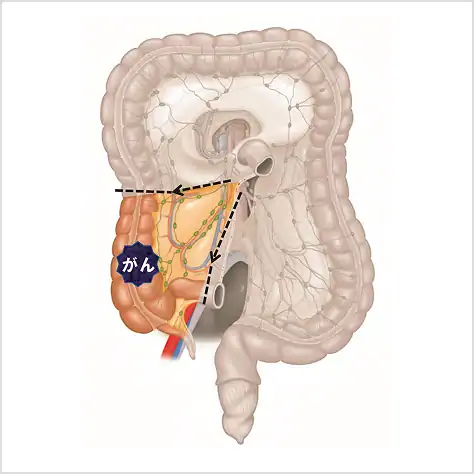
図⑬
上行結腸にがんがある場合の切除範囲 -
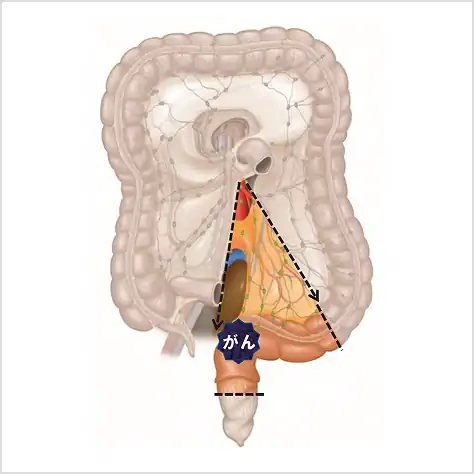
図⑭
直腸にがんがある場合の切除範囲
大腸がんは、病気の部位によって、切除する範囲が大幅にかわります。
-
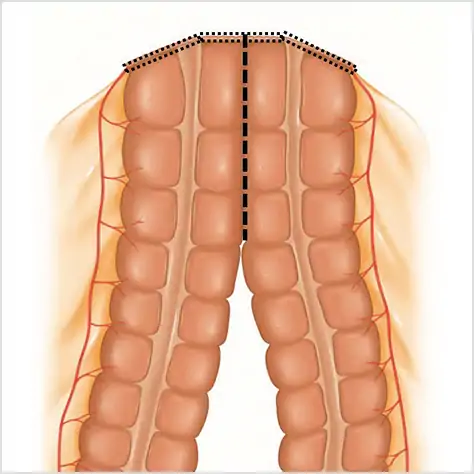
図⑮
腸と腸の側面同士をつなげる方法 -
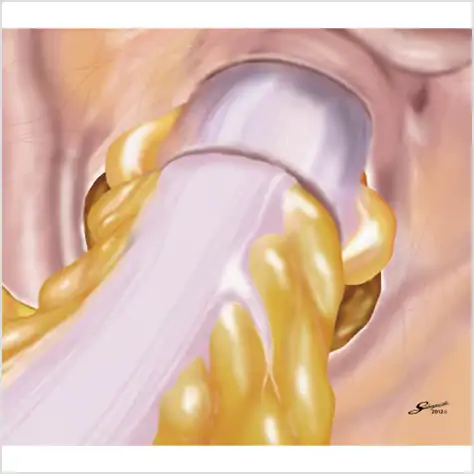
図⑯
腸と腸の切り口同士をつなげる方法
腹腔鏡下大腸手術の再建方法。腸と腸の側面同士をつなげる方法や、腸と腸の切り口同士をつなげる方法があります。
